Intervista alla Prof.ssa Rosalia Giustolisi, Responsabile dell’Unità Operativa Centro Diagnosi e Cura delle Maculopatie del Policlinico Umberto I (Università La Sapienza Roma)
Quante e quali tipologie di maculopatie esistono? Come si possono diagnosticare e con quali esami? Come si interviene?

La Prof.ssa Rosalia Giustolisi, Responsabile dell’Unità Operativa Centro Diagnosi e Cura delle Maculopatie del Policlinico Umberto I – Università La Sapienza Roma, in questo excurcus sulle maculopatie, spiega che “i fattori di rischio modificabili su cui bisogna intervenire, soprattutto una volta diagnosticata una forma iniziale di maculopatia, sono: il fumo, una eccessiva esposizione alla luce solare, una alimentazione a base di proteine animali con scarso consumo di frutta e verdura a foglia verde, l’ipertensione arteriosa ed il diabete”.
Si parla tanto di maculopatie: ma cosa è la macula?
Viene denominata Macula la regione centrale della retina che è utilizzata per la visione distinta delle immagini
Quanti tipi di maculopatie esistono?
Ci sono molti tipi di maculopatie, quindi di patologie più o meno gravi, che possono coinvolgere la regione centrale della retina.
Una prima distinzione viene fatta sulla base della età di insorgenza e della struttura che viene primariamente colpita dalla malattia: forme primitive e forme secondarie.
Le maculopatie primitive, abbastanza rare, sono geneticamente determinate ed insorgono spesso in età pediatrica o adolescenziale; ad essere danneggiati sono direttamente i fotorecettori, i famosi coni e bastonceli, le cellule nervose presenti negli strati retinici esterni che hanno la funzione di captare il segnale luminoso e trasformarlo in segnale elettrico sino alla formazione dell’immagine.
Le maculopatie primitive sono: la Maculopatia Di Stargardt, la Maculopatia di Best, la Distrofia dei Coni e dei Bastocelli, la Retinopatia Pigmentosa.
Le Maculopatie secondarie, molto più frequenti delle primitive, insorgono prevalentemente in età adulta o avanzata; in queste forme i recettori della retina possono perdere la loro capacità funzionale più o meno indirettamente a causa del coinvolgimento di altre strutture retiniche; si distinguono all’interno di questa categoria: i Fori Maculari, il Pucker Maculare, gli Edemi Maculari secondari a diabete ed ipertensione, le Degenerazioni Maculari legate all’età atrofiche ed essudative e le Maculopatie Miopiche.
C’è un momento iniziale? Cosa nota il paziente?
Tutte le forme di maculopatie hanno caratteristiche morfologiche iniziali che possono essere osservate da un oculista durante una visita che comprenda anche lo studio accurato del fondo oculare.
In generale le forme iniziali di tutti i tipi di maculopatie possono causare una visione distorta delle immagini, soprattutto nella lettura; spesso, purtroppo, il paziente non avverte alcun disturbo visivo iniziale e talvolta l’occhio controlaterale non coinvolto ne maschera la sintomatologia.
Che evoluzioni hanno le diverse forme di maculopatia?
È necessario sottolineare che non tutte le maculopatie hanno la stessa evoluzione.
Le Forme Primitive ereditarie generalmente progrediscono lentamente causando una riduzione visiva più o meno importante che si stabilizza in età giovanile.
Per le Forme Secondarie la evoluzione varia a seconda del tipo di maculopatia.
Ad esempio, il Foro Maculare cosi come il Pucker possono progredire lentamente, ma possono in altri casi necessitare di terapia che in questo caso è esclusivamente di tipo chirurgico.
Molto importante in queste forme di maculopatia è un attento monitoraggio da parte dell’oculista con visite periodiche che comprendono anche esami diagnostici specifici, tipo OCT.
Gli Edemi Maculari secondari a retinopatia diabetica o ad occlusioni retiniche da ipertensione hanno una rapida evoluzione verso la progressiva riduzione della visione centrale e vanno quindi diagnosticate e trattate tempestivamente.
Le Degenerazioni Maculari legate all’età e alla Miopia di tipo atrofico progrediscono lentamente a differenza delle essudative, più frequenti e più gravi poiché possono portare alla perdita della visione centrale in poche settimane: in questi casi è di fondamentale importanza la diagnosi precoce, con esami strumentali diagnostici specifici, ed il trattamento tempestivo.
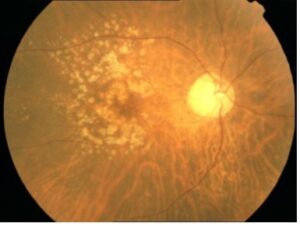
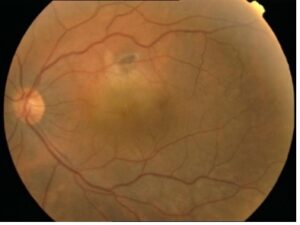
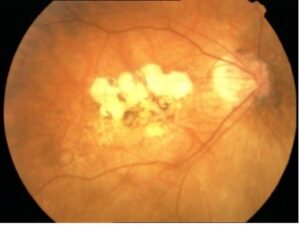
Esame del fondo oculare: Maculopatia Iniziale, Essudativa e Atrofica
Si parla molto di anticorpi monoclonali per la terapia di moltissime malattie, tra cui il Covid. Si utilizzano questi farmaci per le maculopatie?
Per il trattamento degli edemi maculari e per le forme essudative legate all’età e le forme miopiche si utilizzano sia anticorpi monoclonali che proteine di fusione ricombinanti che agiscono, con meccanismi diversi, bloccando i cosiddetti VEGF responsabili della insorgenza e delle recidive delle maculopatie essudative.
Integratori alimentari e maculopatia secca: c’è un razionale?
Purtroppo le maculopatie legate all’età e quelle miopiche di tipo secco, se da un lato progrediscono lentamente, di contro non possono beneficiare attualmente di una terapia risolutiva. L’utilizzo di integratori contenenti vitamine, minerali, acidi grassi omega3, luteina e zeaxantina è necessario e consigliato allo scopo di rallentare la progressione, sia delle forme iniziali che nelle forme atrofiche di maculopatia.
Queste sostanze hanno una potente azione antiossidante, di protezione dai raggi UV della luce, di nutrimento e di difesa degli strati retinici.
Iniezioni intravitreali: una esplosione di terapia o una vera cura efficace?
Le iniezioni intravitreali di farmaci Anti-VEGF, sia gli anticorpi monoclonali che le proteine di fusione ricombinanti, hanno rappresentato e costituiscono ancora oggi una vera rivoluzione nella terapia delle forme essudative di maculopatia: prima del loro utilizzo i pazienti non avevano la possibilità di controllare efficacemente la loro patologia essudativa.
Con i farmaci antiVEGF molto spesso migliorano sino alla guarigione; va sottolineato però che la cura con iniezioni intravitreali risulta realmente efficace a condizione che il trattamento sia tempestivo ed eseguito nelle forme di recente insorgenza, come dimostrato ampiamente da molti studi scientifici internazionali. È quindi implicito quanto sia importante la diagnosi precoce delle forme essudative di maculopatia, che può avvenire con una adeguata prevenzione da parte dei pazienti e degli oculisti e soprattutto grazie alla attività di centri dedicati alla diagnosi e cura delle maculopatie, con personale specializzato e strumentazioni diagnostiche specifiche.
“Mi preoccupo per la mia famiglia e per me stesso”. C’è ereditarietà? C’è predisposizione alla bilateralità? Come si può diagnosticare e con quali esami?
Nelle forme Primitive c’è ereditarietà, sebbene la espressività genetica sia bassa: spesso ci sono salti di generazione e quindi non tutti i familiari necessariamente si ammalano.
Anche nelle forme Secondarie è stata dimostrata la presenza di fattori genetici che predispongono alla insorgenza della maculopatia; ma tra fattori di rischio incidono molto di più altre condizioni che possiamo distinguere in fattori modificabili ed altri non modificabili: fattori predisponenti la maculopatia non modificabili sono l’età, il sesso (femminile), la carnagione chiara, gli occhi chiari, l’ipermetropia e la miopia elevata.
Fattori di rischio modificabili su cui bisogna intervenire soprattutto una volta diagnosticata una forma iniziale di maculopatia sono: il fumo, una eccessiva esposizione alla luce solare, una alimentazione a base di proteine animali con scarso consumo di frutta e verdura a foglia verde, l’ipertensione arteriosa ed il diabete.
L’eliminazione di questi fattori predisponenti può evitare l’insorgenza di una maculopatia anche in soggetti predisposti geneticamente.
E l’altro occhio?
La probabilità che l’occhio controlaterale possa ammalarsi di maculopatia è generalmente aumentata, anche se in una percentuale variabile del 10-15%; esistono forme però di maculopatia in cui questa percentuale raggiunge anche il 100% entro pochi anni.
Risulta quindi evidente quanto sia importante fare prevenzione sia in soggetti predisposti per età, familiarità, fattori di rischio, sia in pazienti già affetti da una forma iniziale o avanzata di maculopatia.
La diagnosi di una maculopatia, sia essa lieve o avanzata, si esegue mediante una visita oculistica completa ed eseguendo esami strumentali specifici quali Tomografia a Coerenza Ottica (OCT), Angiografia dinamica con mezzo di contrasto per la corretta diagnosi delle forme più gravi ed AngioOCT per la diagnosi precoce delle forme cosiddette silenti di maculopatia essudativa.
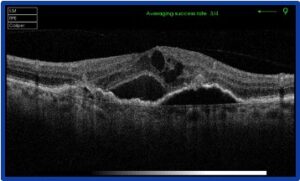
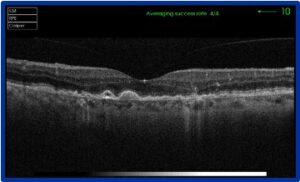
OCT: Maculopatia Essudativa pre-trattamento e post-trattamento
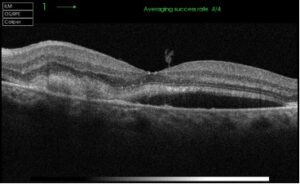
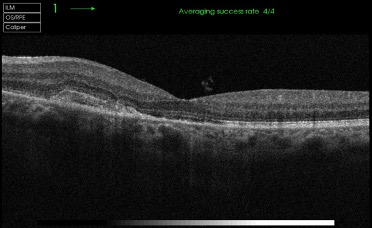
OCT: Maculopatia Essudativa pre-trattamento e post-trattamento
 Eventi
Eventi